Tendinopathies : une approche posturo-ostéopathique
Trait d’union entre le muscle et l’os, le tendon est un tissu conjonctif fibreux responsable de la transmission mécanique des forces des muscles aux os. Tissu vivant, Il se modifie et se restructure en permanence.
Constitué de 70% d’eau de de 30% de matière sèche formant la matrice extra cellulaire, il s’organise histologiquement en microfibrilles de collagène, glycoprotéines et protéoglycanes. Les microfibrilles s’associent en fibres qui forment les faisceaux primaires, puis secondaires et enfin tertiaires. Ces dernières s’alignent majoritairement longitudinalement pour former le tendon.
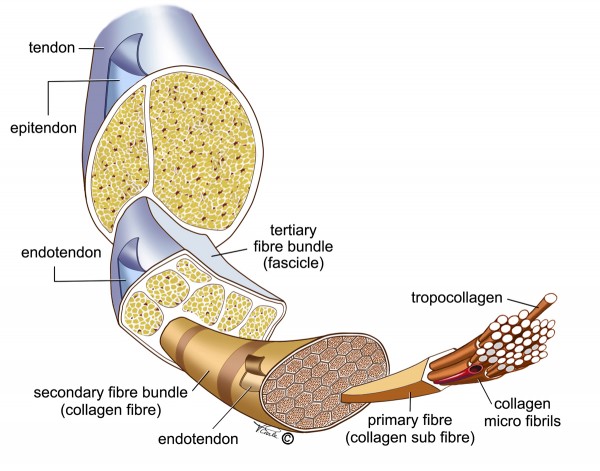
Schéma 1 : structure du tendon
Moins bien vascularisé que le muscle, le tendon est surtout fragilisé au niveau des zones de jonction et de sollicitation mécanique. Grace à l’endotenon et au paratenon qui l’enveloppent, l’innervation tendineuse bien que limitée, est riche en fibres myélinisées (mécanorécepteurs et organes tendineux de Golgi) et en fibres nociceptives, sympathiques et parasympathiques, témoignant ainsi de son rôle important dans la proprioception et la régulation du système tonique postural.
Le tendon est doué d’une grande élasticité et d’une résistance mécanique lui permettant de transmettre la force musculaire et de résister à l’étirement. Ces caractéristiques d’élasticité et de tension peuvent être améliorées par l’entrainement spécifique et se détériorent avec l’âge et l’immobilisation.
La tendinopathie est une souffrance du tendon qui se caractérise par l’apparition de douleurs lors de l’étirement, de la contraction isométrique ou de la palpation. Plusieurs classifications histologiques (Ashman), chronologiques ou cliniques (Blazina) existent. La localisation peut être au niveau de la jonction ostéo-tendineuse (enthésopathie). Si elle est au niveau du corps du tendon, elle est qualifiée de corporéale et de ténosynovite si elle concerne les structures péri tendineuses.
Le sportif est-il concerné ?
Environ un français sur deux a consulté un ostéopathe dans sa vie et un sur quatre y va régulièrement. Paradoxalement à cela, peu de médecins pratiquent l’ostéopathie. Celle-ci ne fait pas partie de l’enseignement classique dans le cursus médical, et très peu de patients savent rarement ce qui se cache derrière le titre «ostéopathe».
Neurophysiologie du tendon
Les causes de survenue de la tendinopathie sont multiples. L’hyper sollicitation est un facteur aggravant et certains tendons sont plus concernés que d’autres (tendons calcanéen, rotulien, quadricipital, supra-épineux).
Tissu central contigu au muscle et au périoste, le tendon jouit d’une régulation neurosensorielle segmentaire par le biais de l’organe tendineux de Golgi et de la boucle gamma, modulée par le reflexe myotatique inverse. Par ailleurs, une régulation supra segmentaire par le biais des chaines longues sensori-motrices mettant en jeu le système tonique postural complète cette régulation.
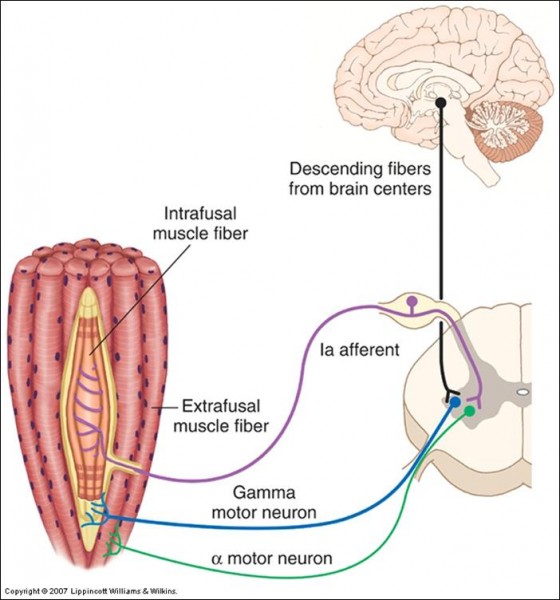
Schéma 2 : Régulation neurologique segmentaire et supra segmentaire
La tendinopathie se manifeste sur le plan histologique par une détérioration du tissu collagène, une augmentation des protéoglycanes, des glyco amino glycanes (GAG) ainsi que par une prolifération des ténocytes dysmorphiques. Les cellules inflammatoires et les médiateurs de l’inflammation (Interleukines, Prostaglandines, facteurs de croissance, neurotransmetteurs) siègent principalement autour des tissus environnant le tendon et permettent ainsi d’entretenir le phénomène inflammatoire.
Facteurs de risque de la tendinopathie
Par commodité, on décrit dans la genèse multifactorielle des tendinopathies, des facteurs intrinsèques et extrinsèques à l’origine de cette souffrance tendineuse qui peut aboutir à la rupture du tendon.
Les facteurs extrinsèques souvent mécaniques et répétitifs : les facteurs de risque sont nombreux et diversifiés.
- Technopathies , gestuelle et terrain d’activité inappropriés
- Chaussage, orthèses mal adaptées
- Surcharge musculaire, sur sollicitation (Maladie de Haglund)
- Traumatismes par choc direct ou par irritation locale
- Iatrogénie : infiltrations itératives cortisonées, quinolones, anabolisants, statines

Schéma 3 : quelques exemples de « technopathies »
Les facteurs intrinsèques :
- Terrain : sexe, âge, hérédité (certains gènes seraient associés aux tendinopathies : MIR 608)
- Déséquilibres nutritionnels et hydro électrolytiques.
- Troubles métaboliques : surcharge pondérale, maladies de surcharge (dysthyroïdies, dyslipidémies…)
- Troubles morphostatiques (bascules et torsions scapulaires, pelviennes, défauts d’axes de membres inferieurs : genu valgum, varum, talus varus, varum…)
- Epines irritatives dans certaines maladies métaboliques.
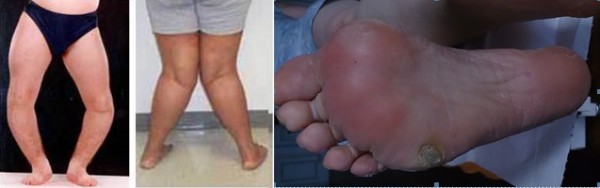
Genu Valgum Genu Varus .
Selon certains auteurs comme Kaux, la chronologie de la tendinopathie en dehors de la rupture, peut se diviser en trois phases :
- La phase aiguë quand les symptômes ont moins de six semaines
- La phase subaiguë pour une évolution entre 6 et 12 semaines
- La phase chronique si les signes persistent au-delà de trois mois.
Blazina quant à lui, classe les lésions tendineuses en 4 stades.
- Stade I : Douleur survenant après l’effort sans répercussion sur l’activité sportive.
- Stade II : Douleur en début d’activité, disparaissant après l’échauffement et réapparaissant après l’exercice.
- Stade III : Douleur pendant et après l’activité avec altération progressive des performances sportives.
- Stade IV : Rupture tendineuse. Impotence fonctionnelle majeure.
Cette classification simple n’est pas corrélée à l’aspect histologique de la lésion. Par ailleurs, une corrélation entre le stade lésionnel et les chances de réussite du traitement conservateur existe. Les stades I et II sont de bons pronostics alors que les chances de réussite du traitement médical sont plus faibles au stade III. L’intervention chirurgicale est proposée dans les stades IV voire III chez les sportifs.
Prise en charge classique des tendinopathies
Elle constitue le «gold standard» de la prise en charge médicale des tendinopathies. On retiendra principalement :
- Mesures hygiéno-diététiques : Repos, Nutrition, hydratation
- Adaptation des sollicitations musculaires.
- Correction des technopathies.
- Prise en charge des facteurs de risque généraux : foyers d’infection, troubles métaboliques, iatrogénie.
- Prise en charge rééducative : kinésithérapie, physiothérapie, préparation physique, avec une part prépondérante donnée au travail tendino-musculaire excentrique.
Mise en place des mesures régénératives :
- Instrumentales : Ondes de choc radiales
- Micro invasives biologiques par injection de plasma riche en plaquettes
- CHIRURGIE : Seule option à la rupture tendineuse, mais peut en amont faire partie de la prise en charge de certaines tendinopathies chroniques.
L’option posturo ostéopatique dans les tendinopathies
Elle devrait compléter la prise en charge classique pour éviter l’évolution vers la chronicité, voire la rupture tendineuse.
Prise en charge locale :
Consiste en une mobilisation ostéopathique de l’articulation concernée par la tendinopathie pour soulager et libérer les contraintes locales créées au cours du développement de la tendinopathie. Les techniques ostéopathiques globales directes ou indirectes de réalignement, de décoaptation pour ré harmoniser la zone concernée pourront être utilisées en absence de contre-indication clinique.
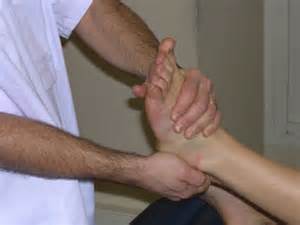
Manipulation ostéopathique du pied
Prise en charge segmentaire :
Tout comme le muscle et l’os, le tendon fait partie du système tonique postural. Grace à sa richesse en capteurs, il régule, en coordination avec le muscle et l’os dont il dépend, la tonicité du dit muscle et aussi des muscles antagonistes, pour adapter notre posture dans l’environnement.
Le reflexe myotatique active localement le motoneurone alfa par le bais de la boucle gamma après une stimulation de l’organe tendineux de golgi. Le reflexe myotatique inverse, par le même circuit segmentaire, inhibe cette boucle et protège le muscle ainsi que le tendon lors des étirements excessifs.
Une normalisation segmentaire ostéopathique, en l’absence de contre-indication clinique du ou des métamères correspondant au tendon incriminé, permet là aussi parfois d’améliorer la fonction de ce circuit qui peut être perturbée, tout comme la nociception l’est aussi lors des dérangements intervertébraux (DIM)
![]()
Dans le cadre d’une épicondylalgie par exemple les racines C6 C7 C8 seraient concernées
Prise en charge supra segmentaire :
Elle est synonyme de rééquilibration globale du système postural par le biais des chaines longues mettant en jeu les voies lemniscales et supra lemniscales. La tendinopathie pouvant être en effet une conséquence du déséquilibre postural quelle que soit sa localisation. Il parait donc nécessaire de normaliser les fonctions des divers capteurs de posture spécifiquement.
 Le pied : par la mise en place d’orthèses plantaires ou de semelles posturales.
Le pied : par la mise en place d’orthèses plantaires ou de semelles posturales.
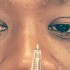 L’œil : par la correction des troubles phoriques et des troubles moteurs de convergence par une rééducation orthoptique, voir la mise en place de prismes dans certains cas.
L’œil : par la correction des troubles phoriques et des troubles moteurs de convergence par une rééducation orthoptique, voir la mise en place de prismes dans certains cas.
 L’appareil manducateur peut être affiné par une prise en charge dento-occlusale.
L’appareil manducateur peut être affiné par une prise en charge dento-occlusale.
Respecter la physiologie du tendon
Le tendon étant un tissu mal vascularisé et mal innervé, avec une nociception particulière, son temps de guérison est long (3 à 6 mois) en général. Il peut être non douloureux sans être parfaitement guéri, ceci d’autant plus qu’il reste fonctionnel même amoindri. Les injections locales cortisonées qui altèrent non seulement sa nociception, sa proprioception locale et aussi sa régénescence en inhibant les phénomènes inflammatoires salvateurs, en sont un faux ami voir un danger.
Par ailleurs surtout chez le sportif de haut niveau, il parait important, en plus de la restitution des performances dynamiques et proprioceptives du tendon, de restaurer un schéma postural antérieur du sportif avant la reprise effective, afin d’éviter les rechutes rapides. Une analyse stabilométrique et surtout une bonne interprétation des indicateurs stabilométriques, permettent maintenant de le quantifier et d’anticiper ce phénomène précédant les blessures.
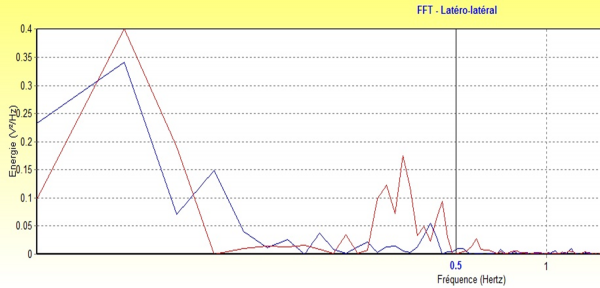
Données stabilométriques
Déclaration d’intérêts
L’auteur déclare ne pas avoir de conflit d’intérêt en rapport avec cet article.
Références
- Andres BM, Murrell GA. Molecular and clinical developments in tendinopathy. Clin Orthop Relat Res 2008.
- Bricot B : La reprogrammation posturale globale. Broche 2009.
- Durey A, Baek YS, Park JS, Lee K, Kyu JS, Lee JS et al. Levofloxacin induced Achilles tendinitis in a young adult in the absence of predisposing conditions. Yonsei Med J 2010.
- Founier PE, Rappoport G. Tendinopathy : Physiopathology and conservative treatment. Rev Med Suisse 2005.
- James R, Kesturu G, Balian G, Chhabra AB. Tendon : biology, biomechanics, repair, growth factors, and evolving treatment options. J Hand Surg Am 2008.
- Kahn KM, Cook JL, Bonar F, Harcourt P, Astrom M. Histopathology of common tendinopathies, update and implications for clinical management. Sports Med 1999.
- Kannus P. Structure of the tendon connective tissue. Scand J Med Sci Sports 2000.
- Kaux JF, Forthomme B, Le Goff C, Crielaard JM, Croisier JL. Current opinions on tendinopathie. J Med Sci Sports 2011.
- Kaux J-F, Crielaard J-M : Tendon et tendinopathie ; Journal de traumatologie du sport dec 2014.
- Maganaris CN, Narici MV, Almekinders LC, Maffulli N. Biomechanics and pathophysiology of overuse tendon injuries. Sports Med 2004.
- Malafosse P, Velu P : La posturologie en pratique quotidienne IFOP 2015.
- Middelton P, Puig, Trouve P, Savalli L : Traitement des tendinopathies par le travail musculaire excentrique, Centre Européen de Rééducation du sportif – Capbreton
- Müller-Wohlfahrt H-W Diagnosis and treatment of muscle strain and muscle fiber rupture in elite level athletes.
- Nirschl RP, Ashman ES. Elbow tendinopathy : Tennis elbow. Clin Sports Med 2003.
- Reinking M. Tendinopathy in athletes. Phys Ther Sports 2012.
- Riley GP. Gene expression and matrix turnover inoverused and damaged tendons. Scand J Med Sci Sports 2005.
- Sharma P, Maffulli N. Biology of tendon injury : Healing, modeling and remodeling. J Musculoskelet Neuronal interact 2006.
- Wang JH. Mecanobiology of tendon. J Biomech 2006.
Pour vous former
© IRBMS - Droits de reproduction
► Recevoir notre Newsletter