Entorse de cheville : conduite à tenir et prise en charge
L’entorse de cheville est le premier des traumatismes sportifs ou d’activités physiques. Il y en a 1 pour 12 000 habitants par jour en France.
Le coût de santé publique de l’entorse de cheville est de 2 millions d’euros par jour, toujours en France. 70 % de la population subit une entorse latérale de cheville dans sa vie, ce qui en fait la pathologie traumatique la plus fréquente. On dénombre, en France, près de 6 500 consultations par jour aux urgences qui concernent des entorses de cheville.
Accident bénin ou grave ?
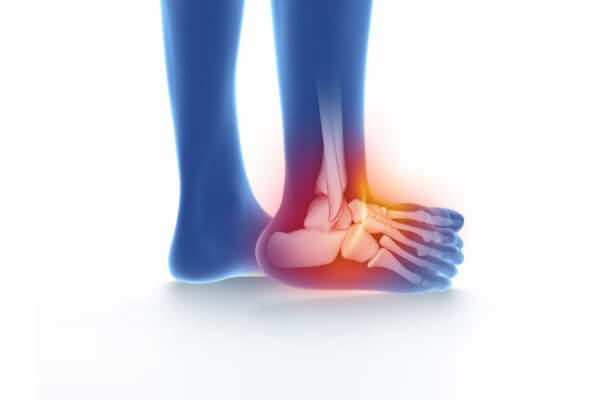
Se « tordre » le pied vers l’extérieur est courant. Cela provoque une distension du ligament latéral externe ou une rupture selon l’intensité de l’accident.
L’entorse de cheville est souvent banalisée par une grande majorité de la population qui méconnaît les risques de récidive et d’instabilité chronique, en l’absence d’une prise en charge appropriée.
Les recommandations 2025
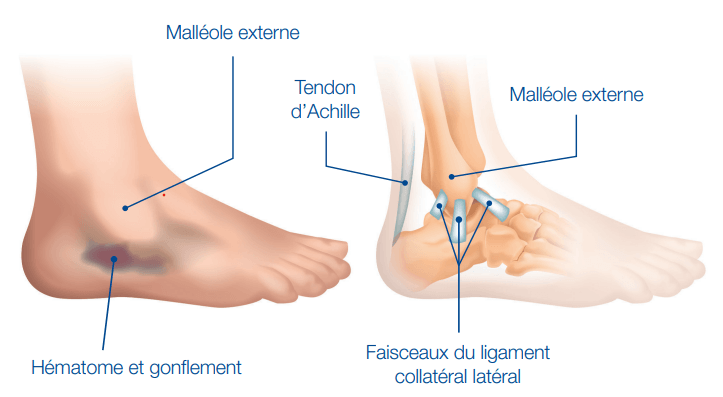
Après un traumatisme en torsion de la cheville entraînant des symptômes (douleur, œdème, limitation fonctionnelle, etc.), toute personne devrait consulter un médecin généraliste ou un masseur-kinésithérapeute s’il exerce en « accès direct » dans le cadre d’une communauté professionnelle territoriale de santé (CPTS).
- Cette consultation vise à évaluer la nécessité de prévoir, ou non, une rééducation – particulièrement afin de prévenir les risques de récidive et d’instabilité chronique de la cheville car le risque est la constitution d’une arthrose par instabilité articulaire – et à prodiguer des conseils à défaut de rééducation, le cas échéant. En présence de signes évoquant un diagnostic différentiel à l’entorse du ligament collatéral latéral, une prise en charge médicale est préconisée.
- La rééducation est le traitement de première intention à proposer aux patients diagnostiqués d’une entorse du ligament collatéral latéral.
- La rééducation doit être mise en place rapidement pour les patients ayant un premier épisode d’entorse et pour ceux présentant des récidives, quels que soient leur âge et leur pratique d’activité physique et/ou sportive.
- La rééducation est personnalisée et individualisée selon les résultats des évaluations réalisées – et non protocolisée selon des délais prédéfinis.
- Les réévaluations permettent d’adapter les objectifs et le contenu de la rééducation, mais aussi le nombre et les modalités des séances co-définies par le rééducateur et le patient.
→ Source : Entorse du ligament collatéral latéral (ligament latéral externe) de cheville (HAS).
Arbre décisionnel de la prise en charge
La rééducation est le traitement de première intention en cas d’entorse du ligament collatéral latéral.
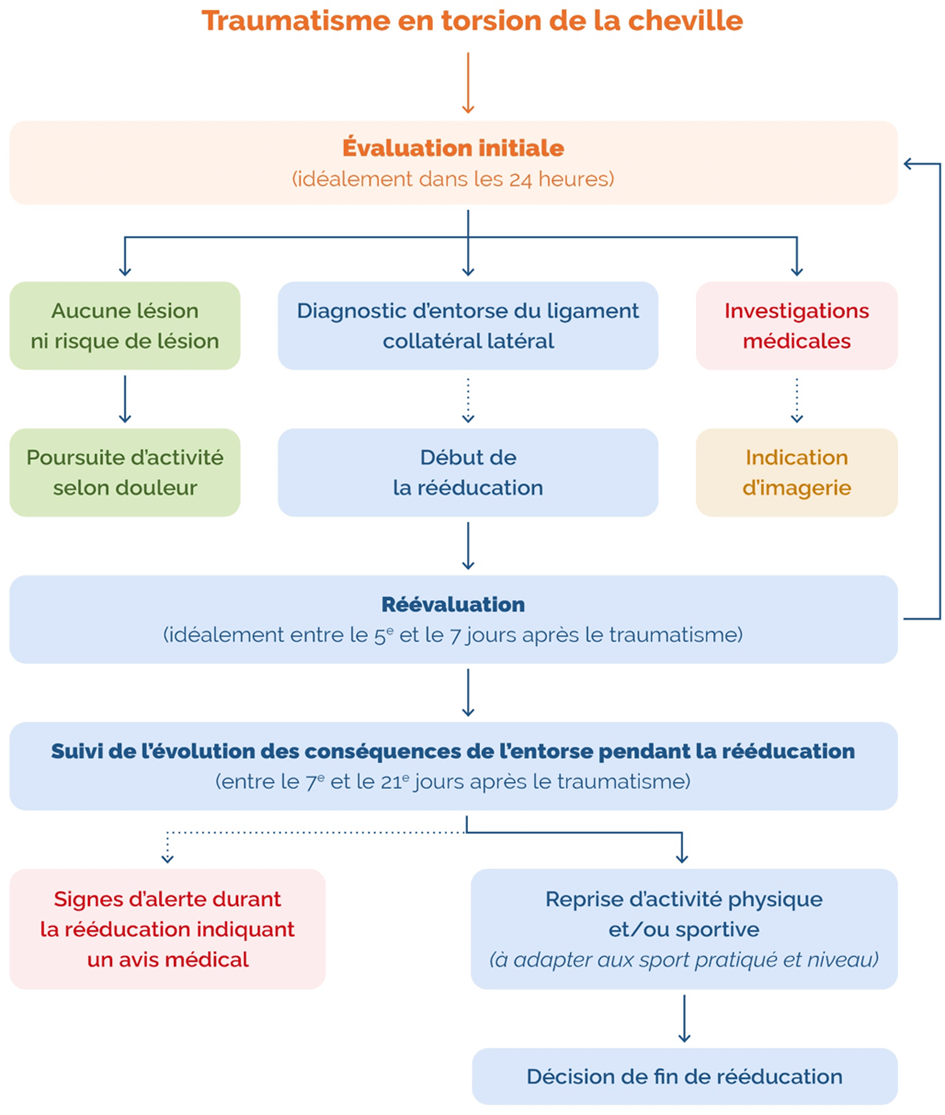
La plupart des entorses se font en se tordant le pied en varus (le pied pivote vers l’intérieur) et touchent les ligaments latéraux externes.
Souvent le premier réflexe est de type « proprioceptif », c’est-à-dire contrôler la torsion et limiter le traumatisme. Mais si l’énergie du traumatisme est trop forte le ligament est alors étiré ou rompu.
On retrouvera :
- une douleur exquise sur la face externe de la cheville
- un œdème péri-malléolaire
- une ecchymose (hématome) le long de la face externe de la cheville
- des mouvements très douloureux en flexion extension varus valgus
- L’indisponibilité sportive sera de 10 à 60 jours selon la qualité de la prise en charge et la gravité de la lésion.
- Examen médical (hors consultation en visio) : la palpation, l’examen clinique permettront de mesurer le risque d’entorse grave avec lésions.
Conduite à tenir
► Prévoir des examens complémentaires pour une entorse de cheville.
La radiologie est le seul examen initial utile pour effecteur un premier diagnostic et éliminer une fracture. Une échographie réalisée par un opérateur médecin spécialisé permettra aussi de faire l’inventaire des lésions potentielles.
Ultérieurement lors du passage à la douleur chronique post-traumatique il faudra évaluer la présence ou non d’une algodystrophie avec la réalisation d’une imagerie adaptée (radio, IRM, scintigraphie, scanner).
Les critères d’Ottawa afin de justifier un bilan radiologique
 Il existe une :
Il existe une :
- douleur à la palpation de la partie postérieure de la malléolaire externe,
- impossibilité de marcher immédiatement après l’accident,
- douleur en dehors du trajet du ligament latéral externe.
Dans ce cas, on peut suspecter une entorse et une déchirure et un arrachement osseux.
Un bilan radiologique doit être fait : face, profil, face en rotation externe du pied avec des clichés complémentaires selon l’habitude ¾ externe.
Attention !
L’application en France des critères d’Ottawa pose un problème médico-légal, car il est difficile en cas de doute de pouvoir, sans bilan radiologique, affirmer ou non de la présence d’une petite fracture de la malléolaire externe. Pour les personnes âgées de plus de 55 ans une sensibilité à la palpation osseuse et l’impossibilité de se mettre en appui imposent la radiographie.
L’échographie est un examen de choix en médecine du sport afin de confirmer le diagnostic initial chez tous les sportifs de bon niveau et après deux semaines d’évolution défavorable chez toute personne victime d’une entorse tibio-tarsienne.
L’IRM recherchera une lésion ostéochondrale et d’autres lésions associées.
 IRBMS : Retrouvez nos conférences sur la CHEVILLE en traumatologie du sport dans un dossier thématique présenté sur notre chaîne YouTube.
IRBMS : Retrouvez nos conférences sur la CHEVILLE en traumatologie du sport dans un dossier thématique présenté sur notre chaîne YouTube.
Les facteurs alarmants de gravité :
- Douleur initiale syncopale ;
- Sensation de déchirure et de craquement ;
- Tuméfaction et/ou ecchymose immédiat ;
- Sensation de luxation ou de déboitement articulaire ;
- Forte impotence fonctionnelle immédiate et dans les 6 heures ;
- Douleur nocturne lancinante.
Diagnostics différentiels immédiats :
- Fractures de cheville
- Fractures du pied
- Entorses de la syndesmose
- Lésions de Chopart
- Lésions du Lisfranc
- Ruptures tendineuses
- Luxations des tendons fibulaires
- Lésions ostéochondrales du dôme du talus de type F (fracture)
Diagnostics différentiels différés :
- Arthrites de cheville
- Fractures de fatigue
- Lésion ostéochondrale du dôme du talus de type O et G
- Ostéonécroses (ostéochondrites)
- Tendinopathies
- Conflits antérieurs et postérieurs
- Syndrome du sinus du tarse
- Syndrome douloureux régional complexe
→ Attention aux inflammations ou infections (syndrome septique) sur hématome constitué.
Complications
Lésions syndesmotiques : le patient présente une douleur sur le ligament tibio-fibulaire antéro-inférieur (LTFAI) à distance du LTFA. Il existe des signes spécifiques de lésions de la syndesmose (Squeeze Test, Cotton Test, Cross Leg Test, test de translation latérale et test de contrainte en rotation latérale [test de Kleiger]). Les lésions syndesmotiques à fort impact nécessitent un traitement chirurgical.
Particularité de l’enfant
Pendant la phase de croissance il faut se méfier des décollements épiphysaires et un examen comparatif contro latéral est indispensable à la recherche d’un diastasis. Chez un enfant âgé de moins de 5 ans le médecin doit, lors de la première consultation et les suivantes, rechercher les signes cliniques et les symptômes rapportés pouvant justifier le recours à une radiographie de contrôle.
Le plâtre pourra être plus souvent la solution de sagesse afin d’éviter les complications. A l’inverse l’enfant étant généralement souple avec une laxité naturelle les entorses bénigne sont aussi courantes. Prudence et réalisme afin de faire le bon choix thérapeutique chez l’enfant.
Traitement en immobilisation et repos relatif de 3 à 4 semaines.
Prise en charge initiale : privilégier le traitement fonctionnel
Le glaçage : recommandé si source de froid à disposition
GREC : Glaçage (froid) Repos Élévation Contention. On peut aussi proposer le protocole Peace and Love.
Les moyens d’application du froid :
- Vessie de glace.
- Glaçons dans linge ou éponge.
- Eau glacée.
- Colpac appelé « poche de cryogel » (congélateur).
- Bombe de froid (attention aux brûlures cutanées).
- Poche instantanée à usage unique.
- Cryothérapie gazeuse (kinésithérapie).
- Cryothur (kinésithérapie).
Les Médicaments
Attention à l’auto prescription !
- Des médicaments antalgiques de type paracétamol,
- Des médicaments anti-inflammatoires, comme l’ibuprofène.
Immobilisation
- Une entorse modérée ou grave peut nécessiter l’emploi d’une contention de type chevillière. Ceci pendant 1 à 4 semaines afin de mettre au repos la cheville et ainsi de ne pas aggraver la lésion.
- Possibilité aussi d’utiliser les techniques de contentions avec bande de type taping ou une simple bande cohésive.
- Botte de marche.
Traitement par immobilisation temporaire
Une attelle novatrice conçue par un spécialiste en traumatologie
Attelle stabilisatrice cheville & médio-pied polyvalente permettant de traiter toutes les entorses
Rééducation et réhabilitation à l’effort
Chirurgie (rarement)
Elle est parfois envisagée en cas d’entorse grave avec arrachement ou rupture complète et surtout chez les sportifs de haut niveau ou en cas d’instabilité persistante de la cheville ou de lésion chondrale associée ou de la membrane interosseuse.
La rééducation de l’entorse de la cheville doit être débutée au plus vite
→ Conseils d’un kinésithérapeute : Kinésithérapie après une entorse de cheville (Protocole proposé par Renaud Poulain).
Deux objectifs initiaux :
- Lutter contre l’œdème
- Lutter contre la fibrose cicatricielle
- Réhabiliter la proprioception
Le bénéfice d’une rééducation après une entorse de cheville qualifiée comme bénigne, c’est-à-dire sans laxité vraie, ce qui est souvent le cas, la prise en charge initiale par le protocole GREC associée à des conseils de repos relatif d’une dizaine de jours suffisent souvent. Les résultats ne montrent pas d’avantage pour ceux qui effectuent une rééducation.
Toutefois pour les entorses avec signes cliniques réels et laxité confirmée, de 7 à 15 séances pour retrouver la mobilité et la confiance en réalisant un travail proprioceptif puis une réathlétisation progressive.
Le protocole
Le kinésithérapeute utilise diverses méthodes (physiothérapie, renforcement musculaire, réadaptation à l’effort) :
- lutte contre la douleur et l’œdème,
- mobilisation précoce pour récupérer la mobilité et éviter la raideur,
- renforcement musculaire,
- en dernière phase, dès que la douleur le permet, des méthodes d’amélioration de la stabilité pour renforcer les réflexes de rattrapage pour éviter l’instabilité source de récidive (travail proprioceptif).
- Objectif secondaire : lutter contre l’instabilité post-traumatique. Mettre en place dès que possible après le premier stade cicatricielle un reconditionnement proprio-neuro-sensitivo-moteur.
- Reprise finale : réathlétisation avec course en ligne puis variation de trajectoires puis travail spécifique dans le sport d’origine.
► Réévaluer l’état articulaire et demander un avis médical si :
Signes suspectant un syndrome de la syndesmose (en cas de signes suspectant un syndrome de la syndesmose (douleur à la palpation du ligament tibio-fibulaire antéroinférieur), demander la réalisation d’une échographie de la cheville et du pied).
et/ou
Maintien d’une impotence fonctionnelle importante (en cas de persistance d’une importante impotence fonctionnelle à la marche, demander une radiographie standard si elle n’a pas été réalisée antérieurement ou, dans le cas contraire, d’une tomodensitométrie et/ou une échographie).
Pour aller plus loin
Douleur de la cheville post-entorse : comment gérer ? – Conférence donnée par le Docteur Alexis THIOUNN (Lesquin) lors du 25ème Congrès de l’IRBMS / Hauts-de-France (2021)
Documentation
→ Utilisation d’Ankle-GO pour évaluer et prédire le retour au sport après une reconstruction latérale de la cheville pour instabilité chronique de la cheville (The Orthopaedic JSM) :
→ Recommandations 2025 de la Haute Autorité de Santé (H.A.S) Prise en charge entorses latérales de la cheville : Diagnostic, rééducation et retour à la pratique sportive
- Votre cheville est douloureuse : est-ce une entorse ? Comment le savoir ? Vers qui vous orienter ?
- Boite à outils
- Diagnostics différentiels
- Argumentaires
- Recommandations
- Synthèse
- Note de cadrage
Déclaration de conflit d’intérêt du Dr Alexis THIOUNN : Oui
© IRBMS - Droits de reproduction
► Recevoir notre Newsletter